Um pouco de otimismo faz bem
Começamos com uma mensagem de esperança para todos os portadores de Esclerose Múltipla, especialmente os diagnosticados nos últimos anos. Atualmente temos uma quantidade considerável de opções de tratamento que podem, efetivamente, modificar a história da doença.
Receber um diagnóstico de Esclerose Múltipla há 30 anos atrás era como receber uma sentença de prisão perpétua. Sabíamos que os pacientes piorariam e perderiam suas capacidades motoras até ficarem totalmente paralisados numa cama. Entretanto, depois do surgimento dos interferons para Esclerose Múltipla, o jogo começou a mudar. A partir do final da década de 1990, os interferons beta 1a e beta 1b começaram a ser utilizados, o risco de novos surtos diminuíram 30 a 40%. Isso já foi um grande alento para os pacientes que iniciaram a doença a partir do ano 2000.
Felizmente, a ciência tem feito avanços notáveis e a perspectiva do novo portador é muito mais favorável que na era dos interferons. Na última década temos um grande número de novos medicamentos, incluindo três opções de tratamento oral, com níveis de eficiência inimagináveis no começo do milênio. Agora é possível controlar totalmente a doença na maior parte dos casos.
A quantidade de opções terapêuticas permite hoje que os pacientes participem da decisão de tratamento, segundo suas preferências. De fato, hoje pensamos não apenas no controle da doença, mas sim na qualidade de vida dos nossos pacientes. Queremos que estejam bem e vivendo plenamente.
Além disso, a possibilidade de acompanhamento radiológico com ressonância possibilita a descoberta de lesões sem repercussão clínica que podem ajudar na escolha da melhor medicação, caso a caso. Ou seja, não precisamos esperar que o paciente piore clinicamente para fazer um ajuste de medicação. Basta identificar o surgimento de novas lesões na ressonância para sabermos que o medicamento precisa ser mudado.
O desafio maior do momento é determinar o tipo de terapia mais adequado para cada indivíduo. Nesse sentido, consensos internacionais tem sido publicados e diretrizes de tratamento procuram facilitar as decisões clínicas. Contudo, os tratamentos variam entre os países em função dos custos das medicações e modos de acesso aos remédios. Felizmente, o SUS fornece a maioria dos novos medicamentos e temos uma comunidade científica muito atuante junto aos órgãos governamentais. O tratamento da Esclerose Múltipla no Brasil é comparável ao da Europa e Estados Unidos.
De acordo com o conhecimento científico disponível e com a experiência pessoal, cada neurologista procura fazer a melhor escolha para diminuir ou impedir a progressão da doença. Vamos agora explicar como tudo isso funciona logo abaixo.
O que é Esclerose Múltipla?
A Esclerose Múltipla (EM) é uma doença crônica caracterizada por inflamação e desmielinização no sistema nervoso central. Também ocorrem perdas axonais e neuronais em graus variados.
Acredita-se que a origem da ativação inflamatória seja auto-imune, ou seja, o próprio sistema imunológico passa a atacar o cérebro como se fosse um agente estranho. No caso da Esclerose Múltipla, a lesão começa com a destruição da bainha de mielina existente na substância branca do sistema nervoso central e por isso a doença é considerada do tipo desmielinizante.
Como a destruição da mielina decorre do ataque imunológico dos glóbulos brancos do paciente contra seu próprio cérebro, dizemos que a esclerose múltipla é uma doença desmielinizante do tipo inflamatória e auto-imune.
O Sistema Nervoso Central (SNC) consiste no cérebro, na medula espinhal e nervos ópticos. Envolvendo e protegendo as fibras nervosas ou axônios(prolongamentos dos neurônios) existe uma lâmina de proteína e gordura denominada mielina, produzida pelos oligodendrócitos, a qual é indispensável para a condução rápida dos impulsos elétricos gerados pelos neurônios.
 O Sistema Nervoso Central é acometido na Esclerose Múltipla
O Sistema Nervoso Central é acometido na Esclerose Múltipla
Na Esclerose Múltipla a mielina é perdida na substância branca do cérebro e medula, deixando áreas de tecido cicatricial chamadas placas de esclerose. É devido a essas placas de esclerose distribuídas em vários pontos do sistema nervoso que temos o nome da doença Esclerose Múltipla, o que não tem nada a ver com o que popularmente dizem da pessoa sem memória “que ficou esclerosada”. A Esclerose Múltipla é uma doença de adultos jovens e raramente se manifesta depois dos 50 anos.
A Esclerose Múltipla não afeta os nervos periféricos porque a bainha de mielina dos nervos periféricos é formada pelas células de Schwann que são poupadas na doença. Entretanto, é possível ter algumas manifestações de lesões de nervos, especialmente do nervo facial e do nervo trigêmeo porque uma lesão no tronco cerebral pode afetar o lugar de origem do nervo, antes que esse saia do sistema nervoso central.
O oligodendrócito produz a mielina do Sistema Nervoso Central
Nas primeiras fases do desenvolvimento das placas de desmielinização, apenas a bainha de mielina e as células que a produzem, os oligodendrócitos, são comprometidas. Isso lentifica a passagem dos impulsos nervosos mas não os impede completamente. Conforme a lesão avança, as fibras nervosas ou axônios da área também são lesadas ou rompidas e então, o dano é completo e irreversível naquele ponto.

A mielina não somente protege as fibras nervosas, como também torna seu trabalho possível. Quando a mielina ou a fibra nervosa é destruída ou danificada, a habilidade dos axônios de conduzir impulsos elétricos é comprometida, e isso produz os vários sintomas da EM. De acordo com o local da lesão, aparece um sintoma específico.
A expressão radiológica das placas de desmielinização são as lesões com hipersinal em T2 e FLAIR na ressonância magnética de encéfalo. Já os danos axonais se manifestam como buracos negros (black holes) nas imagens em T1 da ressonância.
Existem diversas técnicas de ressonância e quando o paciente faz o exame para esclerose múltipla, devem ser feitas aquisições especiais como o FLAIR 3D sagital. Por isso é bom procurar um laboratório de qualidade e fazer os exames de acompanhamento sempre no mesmo lugar.
Na avaliação por ressonância magnética conseguimos evidenciar a quantidade e a gravidade das lesões. Também podemos identificar lesões novas e inflamadas pela captação de contraste, bem como lesões mais antigas com perda neuronal. A ressonância magnética é o principal exame diagnóstico da atualidade na Esclerose Múltipla.
Além da ressonância, outros exames importantes são o exame de líquor (líquido cefalo-raquidiano) e o potencial evocado. De acordo com a necessidade, solicitamos também exames de sangue durante a realização do diagnóstico diferencial e no acompanhamento.
Pessoas com EM podem experimentar uma das quatro formas clínicas da doença
A forma mais frequente da Esclerose Múltipla é a remitente-recorrente. A maior parte dos medicamentos disponíveis atualmente são destinados a esse tipo de manifestação da doença. Entretanto, existem outras 3 formas. Cada uma das quais pode ser considerada leve, moderada ou severa.
• Forma Remitente-recorrente: Pessoas com esse tipo de EM apresentam episódios claramente definidos de exacerbação (também chamados ataques ou surtos). Esses são episódios de piora aguda da função neurológica com duração maior que 24 horas. Eles são seguidos de períodos de recuperação parcial ou total(remissão). Frequência: É a forma mais comum de EM no momento do seu diagnóstico inicial. Aproximadamente 85%.
• Forma Progressiva primária: Pessoas com esse tipo de Esclerose Múltipla experimentam uma lenta mas quase continua piora de sua doença desde sua instalação, sem surtos ou remissões distinguíveis. Entretanto, há variações no ritmo de progressão ao longo do tempo, platôs ocasionais e pequenas melhoras temporárias. Frequência: Relativamente rara. Aproximadamente 10% dos casos.
• Forma Progressiva secundária: Pessoas com esse tipo de EM experimentam um período inicial da forma surto-remissão, seguido de uma piora contínua da evolução da doença com ou sem surtos ocasionais, pequenas recuperações ou platôs. Ao longo do tempo, essa forma determina uma deterioração progressiva neurológica e graus variados de incapacidade. Frequência: 50% das pessoas com EM tipo surto-remissão desenvolvem essa forma de doença nos 10 primeiros anos de seu diagnóstico inicial. Todavia, esses dados são de antes do surgimento das drogas modificadoras da doença, como os interferons. Dados de longo prazo ainda são necessários para demonstrar se essa evolução é significativamente retardada pelos tratamentos atualmente disponíveis.
• Forma Progressiva com surtos: Pessoas com esse tipo de EM experimentam um piora progressiva da doença desde sua instalação, mas têm também claros episódios agudos de exacerbação, com ou sem recuperação. Diferentemente da forma surto-remissão, os intervalos entre os surtos são caracterizados por progressão continuada da doença. Frequência: Relativamente rara. Aproximadamente 5%.
Considerando que cerca de 85% dos pacientes têm a forma surto-remissão e que mais 5% tem forma progressiva primária com surtos, podemos afirmar que a principal característica da Esclerose Múltipla é que ela se manifesta com períodos de piora e de melhora. Os períodos de piora são os chamados surtos e os sintomas dos surtos dependem do local do sistema nervoso central onde se instalam as lesões.
Sintomas possíveis da Esclerose Múltipla
Os sintomas podem ser de vários tipos, tais como: perda visual em um olho(neurite óptica), perda de coordenação, formigamento nas mãos ou pernas, fraqueza nos membros inferiores, perda do controle da bexiga urinária etc.
Cada lugar acometido gera um sintoma específico: por exemplo, uma lesão no cerebelo afetará a coordenação, uma lesão na medula pode causar descontrole da urina ou perda de força nas duas pernas, a lesão do nervo óptico comprometerá a visão. Quando examinamos o paciente no consultório podemos estimar os locais com lesões e sua intensidade.
Algumas lesões no cérebro podem gerar sintomas muito específicos. Por exemplo, quando identificamos no exame físico que o paciente está com uma “oftalmoplegia internuclear”, sabemos que ele tem uma lesão no fascículo longitudinal medial – FLM. Com isso reconhecemos uma lesão no tronco encefálico, mais precisamente na chamada “ponte”. Desse modo, o exame neurológico é um importante instrumento diagnóstico que continua indispensável para o bom tratamento da EM.
Considera-se um surto de doença o aparecimento de um sintoma novo ou uma piora aguda de um sintoma pré-existente com duração maior que 24 horas. A presença dos surtos com evidências objetivas de acometimento do sistema nervoso central ao exame neurológico é necessária para que se faça o diagnóstico de esclerose múltipla.
Todavia, nem toda lesão no cérebro vai causar sintomas clínicos. Na verdade, a maior parte das lesões passam despercebidas ao paciente. Por essa razão, a presença de novas lesões assintomáticas na ressonância é um dado valioso para o tratamento.
Além dos surtos, a intensidade dos sintomas podem variar ao longo do tempo. Um fato muito conhecido é que o calor piora bastante o quadro clínico. Pessoas com uma fraqueza na perna podem sentir piora no calor, depois de um banho muito quente, na sauna ou após o exercício físico. Essa piora com o calor é chamada de Fenômeno de Uhthoff.
Um dos principais objetivos do tratamento é evitar o aparecimento de novos surtos. Antigamente, tolerava-se que um paciente tivesse um ou dois surtos por ano, mesmo em tratamento. Porém com os medicamentos atuais, o surgimento de um novo sintoma pode ser motivo para a troca de medicação para um esquema de maior eficácia.
Como é feito o diagnóstico da Esclerose Múltipla
Teoricamente, o diagnóstico clínico é feito a partir do segundo surto de lesões localizadas em pontos diferentes do sistema nervoso central e que tenham ocorrido em tempos diferentes. Com a intenção de iniciar o tratamento da doença o mais cedo possível, foram desenvolvidos critérios diagnósticos que procuram substituir a necessidade de um segundo surto por outras evidências de disseminação das lesões no tempo e no espaço.
A ideia em torno dos critérios é que precisamos ser capazes de diagnosticar a Esclerose Múltipla o mais cedo possível. Os critérios tem que ser sensíveis para permitir o diagnóstico precoce. Mas também devem ser específicos, para não confundirmos uma outra doença com a esclerose múltipla. Uma doença que frequentemente é confundida com EM é a neuromielite óptica. O uso rigoroso dos critérios diagnósticos atualizados permite a diferenciação das moléstias.
Os critérios mais adotados no momento são os Critérios de McDonald, criados em 2001 e revisados em 2005, 2010 e 2017. Em 2010 um novo critério diagnóstico auxiliado por ressonância foi proposto pelo European Magnetic Resonance Network in MS (MAGNIMS), esse novo critério facilitou a comprovação de disseminação no tempo e espaço e necessita de apenas um exame para o diagnóstico.
Mais recentemente, uma nova versão dos Critérios de McDonald foi lançada em 2017 que permite o diagnóstico e o tratamento mais precoce da patologia. Por exemplo, a presença de bandas oligoclonais no líquor pode ser usada para preencher critério de disseminação no tempo.
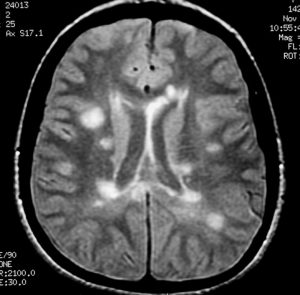
Síndrome Clínica Isolada
Enquanto não preenche os critérios diagnósticos para Esclerose Múltipla, o paciente que foi acometido por uma única lesão ou surto de caráter provavelmente desmielinizante é considerado como tendo uma “Síndrome Clínica Isolada”.
Existem estimativas que procuram distinguir quais pacientes com Síndrome Clínica Isolada têm uma maior chance de converterem para Esclerose Múltipla definitiva. Os casos assim reconhecidos se beneficiam de um tratamento que diminui a chance de conversão em até 50%. Desse modo, quando encontramos um paciente que teve um único surto mas apresenta elementos que indicam maior chance de conversão para Esclerose Múltipla definitiva, podemos iniciar o tratamento imediatamente.
Como se inicia a Esclerose Múltipla
A principal hipótese sobre a causa da Esclerose Múltipla considera que o evento inicial da doença seja a ativação da autoimunidade. Provavelmente, em algum momento o sistema imunológico começa a apresentar as proteínas do cérebro como se fossem estranhas ao corpo. Em consequência disso, formam-se anticorpos contra as células cerebrais e certos linfócitos também são ativados.
Além disso, existem fatores genéticos que aumentam a predisposição para a doença. Alguns tipos de HLA estão mais associados à doença. Todavia, fatores ambientais também parecem ser importantes. É possível que algumas infecções virais como pelo vírus Epstein-Barr podem estar implicados na patogenia da moléstia.
Muito se fala do papel da vitamina D na Esclerose Múltipla. A maior frequência da doença em países mais próximos dos pólos levantou a suspeita que a falta de luz solar poderia ser uma causa do problema. De fato, pessoas com deficiência de vitamina D e menor exposição ao sol tem mais risco de desenvolver Esclerose Múltipla. Contudo, é preciso deixar claro que o uso de vitamina D em altas doses não é um tratamento para Esclerose Múltipla. Tampouco a reposição da vitamina D nos casos de deficiência é capaz de substituir a necessidade dos medicamentos eficazes para Esclerose Múltipla.
Em linhas gerais, pode-se dizer que a área das doenças desmielinizantes, com a esclerose múltipla como principal integrante, foi uma das que mais se desenvolveu nas últimas décadas. Embora a doença seja ainda de difícil controle, é seguro afirmar que os indivíduos acometidos por essa patologia tem muito melhor tratamento e qualidade de vida do que os pacientes da geração anterior aos agentes modificadores de doença. Existe mais suporte para pacientes e familiares, mais conhecimentos disponível e muita pesquisa promissora em andamento.
Quer ler mais artigos sobre esclerose múltipla? CLIQUE AQUI!
Se possível, deixe seus comentários e fale que assuntos gostaria de ver no nosso site. E não esqueça de compartilhar nas suas redes sociais!

